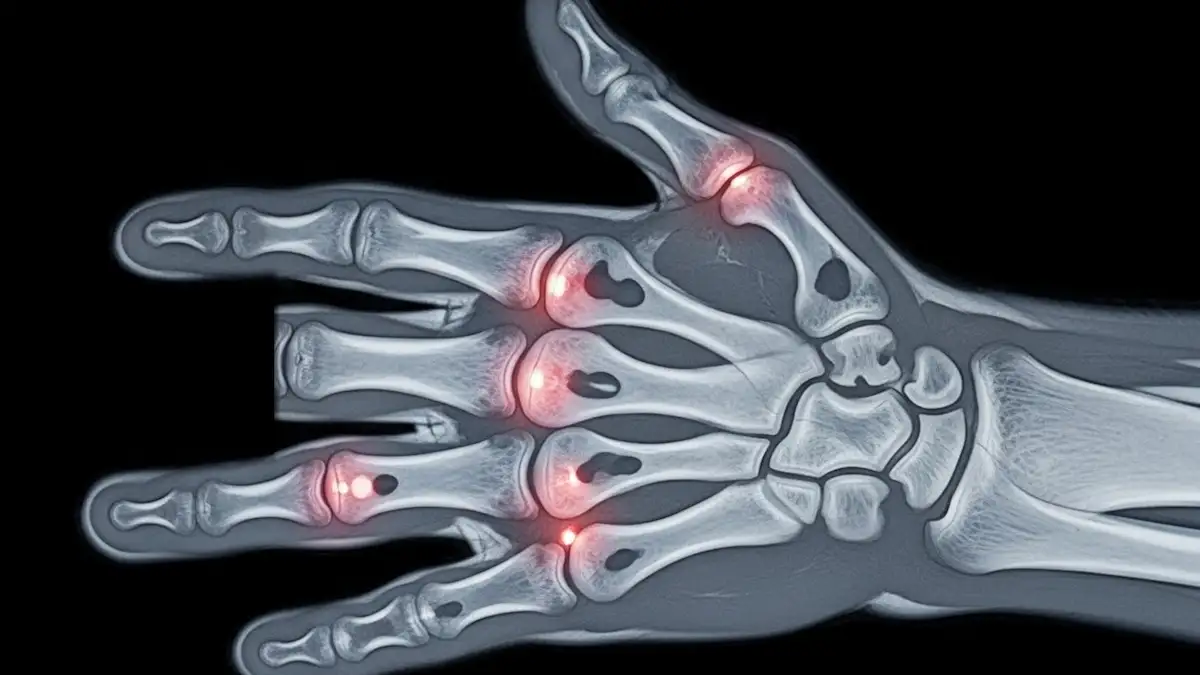
Dor ao dobrar os dedos, sensação de estalo, rigidez pela manhã e dificuldade para segurar objetos podem indicar tenossinovite dos flexores dos dedos.
Essa condição envolve inflamação do tendão flexor e da sua bainha (a “capa” que guia o tendão), alterando o deslizamento normal durante a flexão.
O resultado costuma ser desconforto, perda de força e, em alguns casos, travamento do dedo.
A boa notícia é que, com diagnóstico correto e um plano bem direcionado, o controle dos sintomas costuma ser eficaz, com recuperação funcional na maioria dos casos.
O que é tenossinovite dos flexores dos dedos
Os tendões flexores são estruturas resistentes que conectam músculos do antebraço aos ossos dos dedos, permitindo fechar a mão, segurar e pinçar objetos.
Esses tendões passam por “túneis” e polias anatômicas que mantêm o trajeto estável. Quando ocorre inflamação do tendão ou espessamento da bainha, o deslizamento fica prejudicado.
Em quadros mais típicos, surge o chamado “dedo em gatilho” (tenossinovite estenosante), no qual o tendão encontra resistência ao passar por uma polia e o dedo pode travar ao flexionar ou estalar ao estender.
Principais causas e fatores que aumentam o risco
Nem sempre existe uma única causa. No consultório, alguns padrões aparecem com frequência:
- Sobrecarga repetitiva: digitação intensa, ferramentas manuais, esportes de preensão, trabalhos com pinça fina e movimentos repetidos.
- Microtraumas e esforço sem preparo: aumento súbito de treino, atividades manuais prolongadas, pouca pausa.
- Condições clínicas associadas: diabetes, hipotireoidismo, artrite reumatoide e outras doenças inflamatórias podem favorecer espessamento de tendões e bainhas.
- Pós-trauma local: impacto no dedo, entorses e inflamações persistentes.
- Edema e retenção: alterações hormonais e períodos de maior inchaço podem piorar o atrito local.
Identificar o gatilho real da tenossinovite ajuda a evitar recorrência.
Sintomas mais comuns
Os sinais variam de leves a limitantes. Os mais relatados incluem:
- Dor na palma, na base do dedo ou ao longo do trajeto do tendão.
- Sensibilidade ao toque em um ponto específico.
- Sensação de “corda” ou espessamento local.
- Rigidez ao acordar, com melhora parcial ao longo do dia.
- Estalos ao movimentar o dedo.
- Travamento ao fechar a mão, às vezes exigindo ajuda da outra mão para destravar.
- Redução de força e desconforto para segurar objetos.
Se houver perda de sensibilidade importante, mudança de cor do dedo, febre, ferida ou dor intensa após trauma, a avaliação precisa ser mais rápida.
Como é feito o diagnóstico
O diagnóstico é clínico, com base em história detalhada e exame físico. O especialista avalia:
- Ponto de dor e presença de nódulo no trajeto do tendão.
- Estalos, travamento e amplitude de movimento.
- Sinais de inflamação articular que podem sugerir doença de base.
- Impacto funcional em tarefas do dia a dia e no trabalho.
Exames complementares podem ser solicitados quando há dúvida ou para planejar condutas:
- Ultrassom: útil para observar espessamento do tendão, líquido na bainha e alterações inflamatórias dinâmicas.
- Ressonância: reservada para casos selecionados, persistentes ou com suspeita de lesões associadas.
Opções de tratamento
O plano deve combinar controle da inflamação, redução do atrito e correção do fator desencadeante. Em muitos casos, medidas conservadoras resolvem.
Medidas iniciais e controle de carga
- Ajuste temporário das atividades que exigem força de pinça e repetição.
- Pausas programadas durante tarefas manuais.
- Gelo em períodos curtos, orientado por profissional.
- Analgésicos e anti-inflamatórios, quando indicados e seguros para o paciente.
- Órtese para reduzir p atrito e proteger a estrutura durante a fase dolorosa.
A órtese costuma funcionar melhor quando usada com objetivo claro e por tempo definido, evitando dependência e rigidez prolongada.
Reabilitação e terapia da mão
A fisioterapia e terapia ocupacional focam em:
- Mobilidade com segurança, sem agravar o atrito.
- Exercícios graduais de deslizamento tendíneo.
- Fortalecimento progressivo de punho e mão.
- Ajustes ergonômicos e técnica de trabalho/treino.
Quando bem indicada, a reabilitação melhora os sintomas e reduz a recorrência.
Infiltração e procedimentos
Em casos com travamento relevante, dor persistente ou falha do conservador, a infiltração pode ser considerada.
O procedimento é escolhido com critério, avaliando comorbidades, tempo de sintomas e risco-benefício. A resposta costuma ser boa em muitos pacientes, com melhora do estalo e da dor.
Em situações mais resistentes, com travamento frequente ou perda funcional importante, pode haver indicação de tratamento cirúrgico para liberar a polia responsável pela constrição, geralmente com bons resultados quando bem indicado e acompanhado por reabilitação.
Em quadros persistentes, pode ser necessário buscar tratamento diferenciado com ortopedista especialista em tenossinovite.
O que ajuda a prevenir novas crises
Prevenção é uma soma de detalhes bem feitos:
- Aumentar carga de treino ou trabalho manual de modo gradual.
- Alternar tarefas e evitar longos períodos de preensão contínua.
- Aquecer mãos e punhos antes de atividades intensas.
- Cuidar de doenças associadas (controle glicêmico, inflamação sistêmica).
- Ajustar ergonomia: altura de teclado, apoio de punho, pegada de ferramentas.
Conclusão
A tenossinovite dos flexores dos dedos costuma começar com sinais discretos e pode evoluir para estalos e travamento se o atrito se mantém.
Diagnóstico clínico bem feito, correção do fator de sobrecarga e um plano de tratamento individualizado tendem a controlar a dor, recuperar a função e reduzir recidivas.
Quanto mais cedo o tratamento correto começa, menor a chance de limitação prolongada.